
萎缩性胃炎于早期常无显著症状,不少人将其当作“普通胃病”等闲视之,从而忽略了它呈慢性发展的特性,任由病情在不经意间悄然进展。患者常困扰于“需要多久复查一次?若感觉还好就不需要再去医院吗?”以及“胃镜会不会很痛、检查会不会耽误工作和生活”。常人也担心反复检查会增加负担,担心诊断结果会改变生活方式。
为什么必须定期复查?
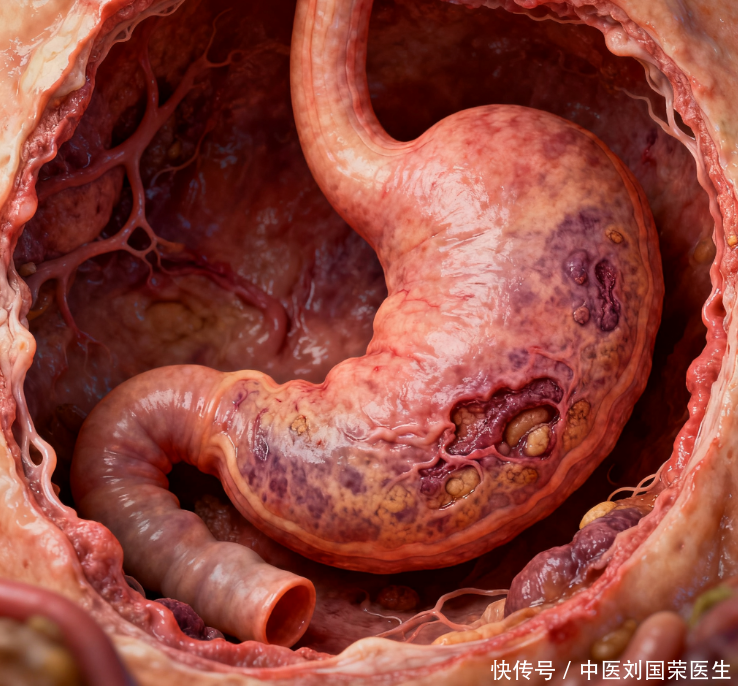
萎缩性胃炎乃胃黏膜历经长期炎症所致。在此过程中,黏膜或渐趋变薄,严重时还可能出现肠上皮化生以及不典型增生等病理变化。这些改变往往在没有特异症状时发生,单凭自觉感觉难以判断进展。胃镜结合病理能够直接评估黏膜类型、萎缩程度以及是否出现高风险的病变。定期复查的核心,是让“看不见的进展”变成可识别的信号,以便及早干预、调整随访节律。年龄几何、幽门螺杆菌感染状况、萎缩范围大小以及肠上皮化生有无,这些皆是综合评判未来风险的关键要素,左右着对风险程度的精准预估。
这三种信号应该注意吗?
出现三种信号时,应提高警觉:第一,持续性的上腹部不适、腹胀或隐痛,常与黏膜改变相关;第二,体重明显下降、食欲减退;第三,乏力、易疲劳、面色苍白,提示可能的贫血。这些症状并非专属性征,往往提示病变可能在进展。遇到时应尽快就医,结合血常规、铁蛋白等检查进行综合评估,必要时再行胃镜以确定是否需要进一步处理或调整随访计划。
萎缩性胃炎的风险等级到底怎么理解?
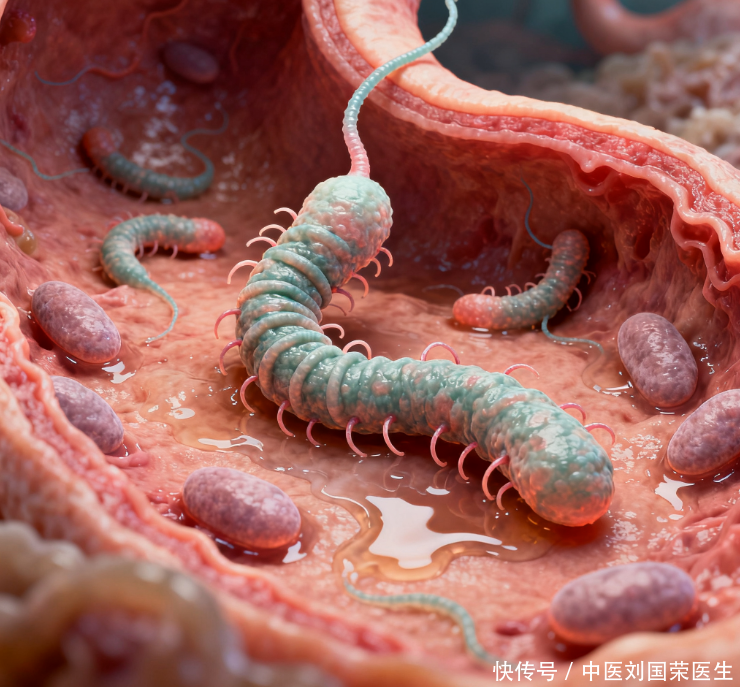
风险并非二元判断,而是随时间、病变特征与个体因素综合决定。萎缩的程度、是否存在肠上皮化生、是否已有增生性改变,都会影响未来的走向。若并存幽门螺杆菌感染,经过根除治疗后疾病的长期进展可能减缓,但并不能完全排除需要复查的可能。临床上通常将病变按高低风险进行分层,随访间隔随之调整,高风险人群需要更密集的监测以便及早发现恶变线索。
哪些检查能帮助判断风险和监测策略?
胃镜及多点活检仍然是判定风险的关键手段,能直接获得黏膜形态与病理证据。若评估为轻度或局限性改变,随访间隔可能相对较长;若存在肠上皮化生或初步增生,随访会更加频繁。非侵入性辅助信息包括血常规与铁蛋白,用于监测是否出现贫血;血清胃蛋白酶原比值在部分地区用于辅助评估萎缩程度。幽门螺杆菌状态也会影响治疗与随访策略,应在医生指导下进行检测和处理。
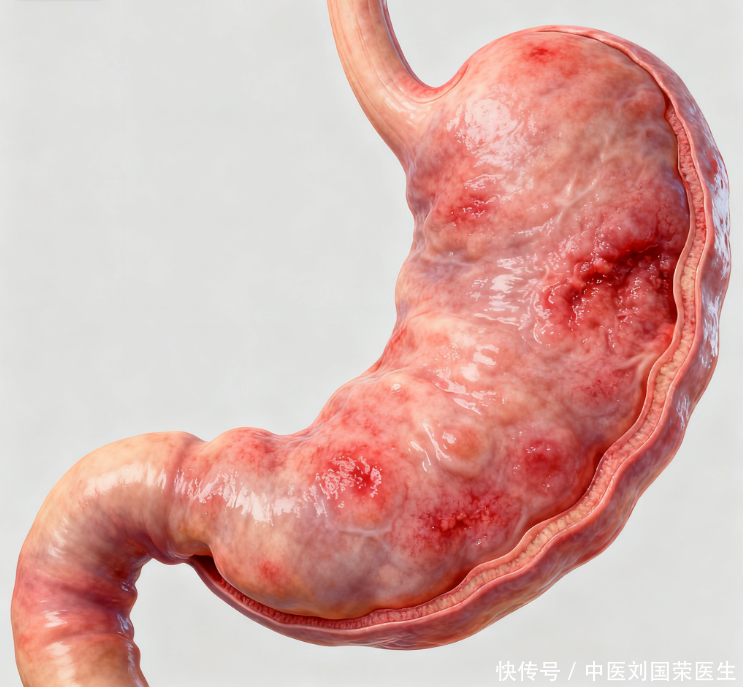
生活方式与治疗对风险的影响有多大?
生活方式对疾病的长期走向有一定影响。戒烟、节制饮酒,规避长期使用刺激性药物与NSAIDs,这些举措有助于减轻胃黏膜炎症负荷,维护胃部健康,让胃黏膜在良好环境中休养生息。均衡饮食、规律作息、适量运动对整体健康有益;若存在幽门螺杆菌感染,应在专业指导下进行根除治疗,并据结果调整随访安排。对已知贫血的患者,需在医生指导下改善营养状态与治疗,以提升体力和抵抗力,降低并发症风险。
如何进行自我监测与何时就医?
日常可维持一个症状日记,记录上腹不适、饱胀、体重及疲劳感的变化。复查时应把最新化验与影像结果一并考虑,更新个人随访计划。倘若出现新的症状,或原有症状加剧,又或是呈现黑便、呕血等出血迹象,务必即刻前往医院就诊,以免延误病情。慢性病人应遵医嘱用药,按计划完成幽门螺杆菌相关治疗和随访,以帮助稳定病情、降低风险。

请记住,定期复查并非对生活的额外负担,而是主动掌控健康的方式。萎缩性胃炎的进展往往较慢,及早发现,意味着在可控的范围内进行干预,降低恶变的可能性。你可以把随访当作日常健康管理的一部分,把医生的建议视作保护自己的工具。若当前状况稳定,请继续按医生的计划执行;若出现新症状或体征变化,及时与医护人员沟通。
九五配资提示:文章来自网络,不代表本站观点。